ブログBlog
大腸内視鏡検査における精度管理 〜その3 内視鏡の挿入法、軸保持短縮法〜
皆さまこんにちは、小金井つるかめクリニック院長の石橋です。
前回と前々回のブログで「大腸内視鏡検査における精度管理」についてご説明しました。大腸腺腫性ポリープ同定率(ADR)と大腸内視鏡検査における抜去時間の関連について解説しましたので、今回は「大腸内視鏡挿入法」を精度管理という観点から解説致します。
なお、本ブログのコンセプトは「最新の医療ネタを分かりやすく解説する」ためのものですが、専門用語が数多く含まれます。医療関係者の方でなくとも理解できるように努めてはいますが、用語が多少難解であったり、そもそも扱うテーマが非常にマニアックです。この点をご容赦いただけますと幸いです。
大腸内視鏡挿入法の進歩
前回のおさらいですが、大腸内視鏡検査は、準備段階を含めて大きく以下の工程に分けられます。
- (1)検査前日までの前処置(飲み薬の種類とその方法)
- (2)検査当日の前処置(飲み薬の種類とその方法)
- (3)検査本番(盲腸までの挿入と、盲腸から直腸への抜去)
このうち、(3)の検査本番において、盲腸から直腸への抜去にかける時間(抜去時間)が検査の精度管理上重要であることを前回のブログでご説明しました。
今回は、盲腸までの挿入に関する手法について詳しく解説し、(1)と(2)の前処置方法については次回以降ご説明したいと思います。
大腸内視鏡の挿入には、高度な技術を要しますが、挿入法の進歩には、内視鏡器具の進歩と、挿入技術の進歩という2つの側面があります。
内視鏡器具は、国内では主にオリンパス社、富士フィルム社等がしのぎを削って開発を行なっており、特にこの20年で内視鏡器具の改良は目覚ましいものがありました。歴史的には、1950年頃に東京大学とオリンパス社が共同で開発した「胃カメラ」が生体内視鏡のプロトタイプと考えられていますが、当初は生体内をリアルタイムに見ることができず、撮影だけして後で確認するという極めて原始的なものでした。内視鏡器具の発展についての詳細は、各社のホームページ等にその努力が詳述されておりますので、ぜひご覧ください。
さて、今回のメインテーマである挿入技術の進歩についてですが、主に「ファイバースコープ」という軟性内視鏡を対象に工夫がなされたものです。グラスファイバーという素材は、曲がっていても光を端から端まで伝えることのできる画期的な素材で、内視鏡の本体を生体内で曲げながら挿入することを可能としました。
内視鏡は機種によっても異なりますが、全長でおおよそ130〜160cmほどあります。このうち、手元のレバーで角度を変えられるのは先端のわずか10cm程度であり、曲げられると言っても大きな制約があります。
大腸は、体の中に下図のような形で収まっています。
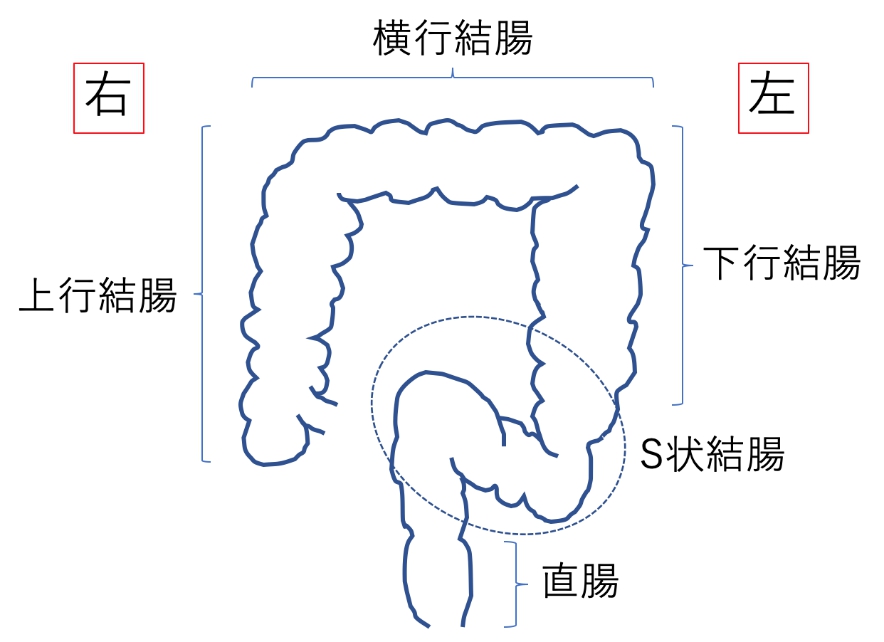
大腸全体のうち、上行結腸、下行結腸、直腸は、体の内側に固定されていますが、横行結腸とS状結腸は、ぶらぶらの状態で自由に動くことが可能です。内視鏡を直腸から挿入していくと、まずこのぶらぶらな状態のS状結腸を突破する必要がありますが、ぐいぐい内視鏡を押していくとそれだけS状結腸は伸展しますので、疼痛も伴いますし、人によっては内視鏡の長さが足りずに奥まで挿入することができないこともあります。
このS状結腸をいかに苦痛なく挿入できるかが腕の見せ所ですが、内視鏡挿入法の進歩も、このS状結腸の突破方法の進歩といっても過言ではありません。
軸保持短縮法
前回のブログでも簡単にご説明しましたが、大腸内視鏡の挿入法には様々な流派があります。代表的な手法は下記の2通りです。
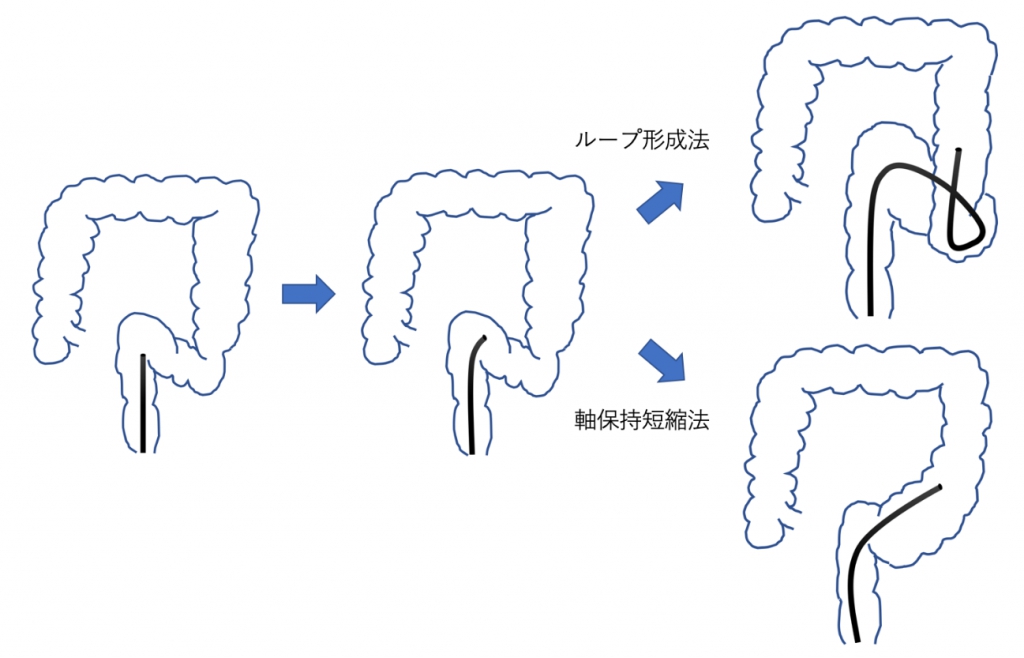
内視鏡をS状結腸の入り口まで進めたところで、そのまま内視鏡を押し続けて「α型」あるいは「γ型」になるようにループを作りながらS状結腸を突破するのがループ形成法です。
この手法は、S状結腸を伸展させながら挿入していくので、しばしば強い疼痛を伴います。また、S状結腸が過剰に伸展しやすい方の場合は、途中で内視鏡の長さ(有効長)が足りなくなってしまうことがあり、一番奥まで内視鏡を進められないこともあります。こうならないように、S状結腸を突破した後にループを解除するように内視鏡をひねりながら引き戻す、という動作を行う必要もあり、この動作も疼痛を誘発する原因になります。
一方で、S状結腸の入り口まで内視鏡を進めた後に、細かく細かくS状結腸の内側のヒダをたぐりながら、ループを形成しないようにストレートな状態でS状結腸を突破する方法を「軸保持短縮法」といいます。
軸保持短縮法は、昭和大学横浜市北部病院の工藤進英先生が考案された方法で、疼痛が非常に少なく、かつ一番奥の大腸への到達率が高いことが利点です。欠点は、この手法の習得に相当な鍛錬が必要であることと、いわゆる内視鏡挿入の達人がこの手法を試みた場合でも、患者さん側の要因(後ほど詳述します)でうまくいかないことがあることです。達人が検査を行った場合は、おおよそ60-80%程度の成功率であるとされていますが、これまでに詳細な統計はありません。
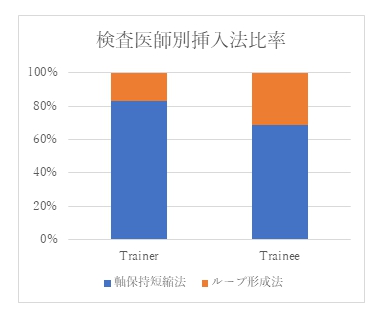
上の図は、当院で2019年度に行われた大腸内視鏡検査を対象に、軸保持短縮法習得後の内視鏡経験年数6年の私(Trainer)と、軸保持短縮法習得後の内視鏡経験年数2年の医師(Trainee)で、軸保持短縮法とループ形成法どちらで挿入できたかをグラフにしたものです。
適切にトレーニングを積めば、経年的に軸保持短縮法の成功率は向上しますし、日々の努力が重要であることがよくわかります。
内視鏡挿入を難しくする要因
さて、どんな達人でも軸保持短縮法ができずにループ形成法となってしまうケースがあるということを先ほど説明しました。実際に当院でも、全体のおおよそ20%程度はループ形成法で挿入されています。そうなる原因はなんでしょうか?
まず、S状結腸が癒着をしていて、細かくS状結腸のヒダをたぐることが不可能な場合です。
癒着とは、婦人科手術や腹部の外科手術の影響などで、S状結腸の外側で腸管と腸管がくっついてしまっていることを言います。術後以外にも、S状結腸に大腸憩室が多発している方も癒着がある場合があります。
二番目に、痩せ型の女性などで、S状結腸が狭い骨盤内に複雑に折り畳まれて収まっているような場合です。
最後に、肥満の方やご高齢の方で、S状結腸全体が弛緩しているため、ヒダをたぐることが困難な場合です。
これらのケースで無理に軸保持短縮法にこだわって検査時間を長くかけると、患者さんの負担が増すことがあります。困難なケースは早めに察知して、鎮静剤・鎮痛剤を併用した上でループ形成法に移行した方がよいこともあり、その判断の速さも検査医師の技術の一つと言えます。
長くなりましたので今回のブログはここまでにして、次回は内視鏡の挿入パターンと大腸ポリープ発見率の関連についてご説明したいと思います。軸保持短縮法を習得することが、患者さんの苦痛をとること以外にも、検査の質を高める可能性があることを詳述する予定です。
まとめ
- * 大腸内視鏡の挿入法にはループ形成法と軸保持短縮法がある。
- * 軸保持短縮法は、習得には相当な鍛錬が必要だが、患者さんに与える疼痛の割合が少ない。
- * 軸保持短縮法を難しくする患者さん側の要因として、「癒着」「痩せ型の体型」「弛緩した大腸」が挙げられる。
- アーカイブ
- 2026年02月(1)
- 2025年09月(2)
- 2025年06月(1)
- 2025年05月(1)
- 2025年01月(1)
- 2024年12月(1)
- 2024年10月(1)
- 2024年09月(1)
- 2024年08月(1)
- 2024年06月(1)
- 2024年05月(1)
- 2024年04月(1)
- 2024年03月(1)
- 2024年02月(1)
- 2024年01月(1)
- 2023年12月(1)
- 2023年11月(1)
- 2023年10月(1)
- 2023年09月(1)
- 2023年08月(1)
- 2023年07月(1)
- 2023年06月(1)
- 2023年05月(1)
- 2023年04月(1)
- 2023年03月(1)
- 2023年02月(1)
- 2023年01月(1)
- 2022年12月(1)
- 2022年11月(1)
- 2022年10月(1)
- 2022年09月(1)
- 2022年08月(1)
- 2022年07月(2)
- 2022年06月(1)
- 2022年05月(1)
- 2022年04月(1)
- 2022年03月(1)
- 2022年02月(1)
- 2022年01月(1)
- 2021年12月(1)
- 2021年11月(1)
- 2021年10月(1)
- 2021年09月(1)
- 2021年08月(1)
- 2021年07月(1)
- 2021年06月(1)
- 2021年05月(1)
- 2021年04月(1)
- 2021年03月(1)
- 2021年02月(1)
- 2021年01月(1)
- 2020年12月(2)
- 2020年11月(2)
- 2020年10月(2)
- 2020年09月(1)
- 2020年08月(2)
- 2020年07月(1)
- 2020年06月(1)
- 2020年05月(2)
- 2020年04月(2)
- 2020年03月(2)
- 2020年02月(2)
- 2020年01月(2)
- 2019年12月(2)
- 2019年11月(1)
- 2019年10月(1)
- 2019年09月(1)
- 2019年08月(1)






