ブログBlog
脂質異常症について
皆さまこんにちは、小金井つるかめクリニック 糖尿病内科の深石貴大です。
今回は脂質異常症の話を取り上げます。
健診などで見られる脂質の項目
健診などで脂質の数値がひっかかった、ということで外来を受診される患者さんは多数いらっしゃいますが、具体的にどの項目が引っかかったのか、ということについては人それぞれです。
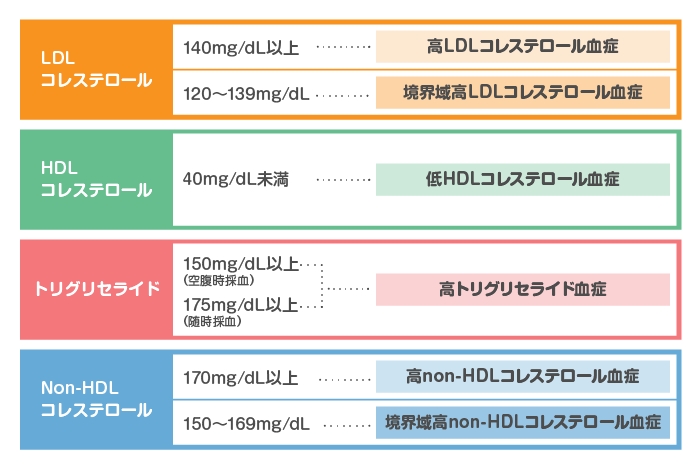
下記のように、脂質の項目は「LDLコレステロール(悪玉コレステロール)」、「HDLコレステロール(善玉コレステロール)」、「中性脂肪」、「non-HDL コレステロール」に大別されます。
この中で、薬を飲む、生活習慣の改善により数値を下げるのは主にLDLコレステロール、中性脂肪ですので、今回は主にこの2つに焦点を当てたいと思います。
脂質の管理目標値について
LDLコレステロールは先述の通り別名悪玉コレステロールとも呼ばれ、血管の壁に沈着して動脈硬化を起こしたり、肝臓などの内臓に沈着し脂肪肝のような合併症を起こします。動脈硬化が進行すると、心筋梗塞・狭心症・脳梗塞などの命にかかわる血管系の大病を発症することがあります。また、脂肪肝も肝硬変・肝不全のような大病に進展することがあり、侮れない疾患です。中性脂肪もやはり同様に動脈硬化、脂肪肝などを起こしますが、治療の優先順位としてはまずLDLコレステロールの改善を目指します。
脂質の数値が上がる原因として、食習慣や肥満、遺伝的な体質が挙げられますが、それ以外に、特にLDLコレステロールが上がる原因として、閉経・甲状腺機能低下症が重要です。「若い頃脂質の数値は正常だったのに、最近健診で引っ掛かるようになった」と、50歳過ぎくらいの女性がよく受診されますが、タイミングとして非常に典型的であるとお伝えしています。また、甲状腺機能低下症でもLDLコレステロールが上昇しますので、血液検査で必ず確認するようにしています。
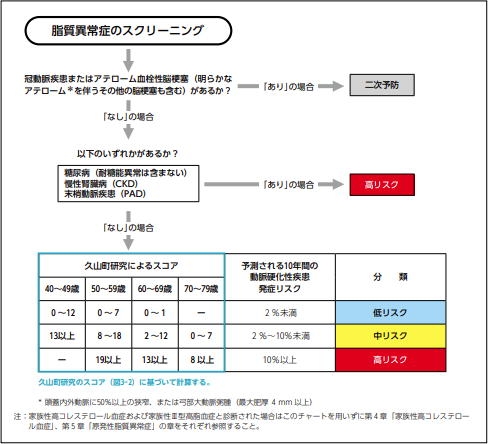
脂質の数値をどの程度まで下げればよいかは、患者さんに他の動脈硬化リスクがどの程度あるのかというのが重要です。「久山町スコア」というもので計算できますので、健康診断のデータなどがあればご自身でも計算してみてください。
http://himan.jp/news/2022/000628.html より
まず、過去に冠動脈疾患やアテローム血栓性脳梗塞、つまり先述のような血管系の大病をやったことがある方は「二次予防」といい、もう決して再発させてはいけないという位置づけになるので、治療目標値がかなり厳しくなります。
次に、「糖尿病」「慢性腎臓病」「末梢血管疾患(閉塞性動脈硬化症、バージャー病など)」がある場合は、二次予防ではないのですが、血管系の大病を発症するリスクがそれだけでも高いと考えられる「高リスク」に相当すると考えられ、厳しい治療目標値が求められます。
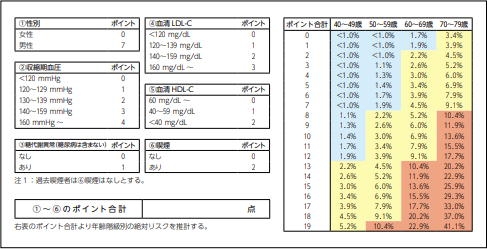
これらのいずれにも該当しない場合、下の図の左側を用いてスコアを付けます。例えば、「55歳男性、上の血圧が135、糖尿病ではないが血糖値高め、LDLコレステロール155、HDLコレステロール45、喫煙あり」だと「7+2+1+2+1+2=15点」ということになります。
次に、その点数を右の表にあてはめます。年齢とポイントを参照しますと、55歳・15点ということで黄色の「6.0%」というところに行きつきます。これは、10年間の動脈硬化性疾患発症リスクで、6.0%というと低く思われるかもしれませんが、一度発症すると命にかかわることがあると考えると決して無視できるものではありません。
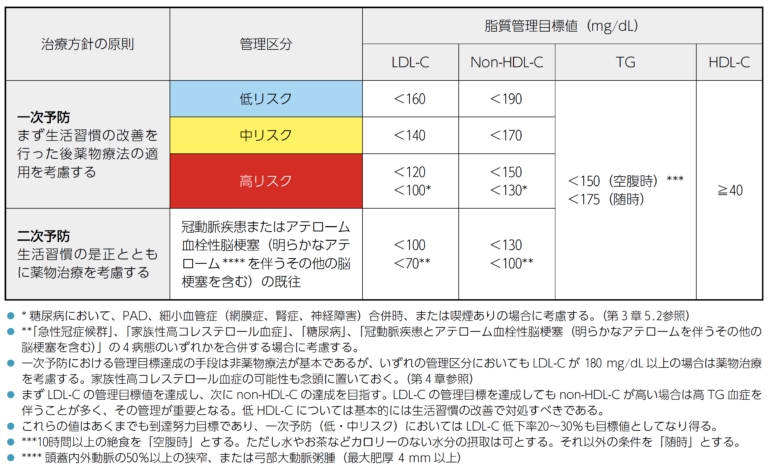
次に、上記の図に移ります。先ほどの表で水色のところは「低リスク」、黄色のところは「中リスク」、赤色のところは「高リスク」に該当します。それらの分類に基づき、LDLコレステロールをどれだけ下げればよいか、という目標値が定まります。先ほどの例では中リスクのため、LDLコレステロールは140未満に下げることが望ましいです。
ちなみに、Non-HDLコレステロール、中性脂肪(TG)、HDLコレステロールについても管理目標値が定まっています。Non-HDLコレステロールはLDLコレステロールを下げれば自動的に下がるためあまり気にすることはなく、中性脂肪はリスクに応じて治療目標値が変わるわけではないので、この図はLDLコレステロールの目標値を定めるために作られたものと思ってください。
脂質の数値を下げるには
脂質の数値を下げるためには、主に食事療法と薬物療法が用いられます。
食事療法については、私の外来ではよく「男の人に聞くときは、揚げ物・ジャンクフード・(インスタント)ラーメン、女の人に聞くときは、加工肉(ウインナー、ベーコン、ハムなど)・乳製品(マーガリン、バター、チーズなど)・洋菓子・卵、こういったものをよく食べませんか」と聞くようにしています。大雑把に言えば脂っこい食べ物を避けるべきなのですが、性別によって嗜好も多少変わるのと、例えば朝食でパンにマーガリンを塗って食べる、といった風に日常生活で習慣化しやすい点も含めて伺うようにしています。
薬については、LDLコレステロールであれば、「スタチン」と呼ばれる種類の、院内採用のあるものですと、クレストール・リピトール・メバロチンといった薬をまずは用いることが多いです。肝臓においてコレステロールが合成されるのを阻害する薬です。非常にメジャーで安全性の高い薬ですが、まれではあるものの有名な副作用として、横紋筋融解症という、心当たりなく全身に強い筋肉痛を起こす合併症があります。内服中、もし強い筋肉痛、尿の色が非常に濃い、などの症状があればすぐ受診してほしいのですが、私が処方した患者さんでは今まで一人もそのような方を目にしたことはなく、非常に珍しい副作用です。
スタチンが合わない、あるいはスタチンだけで不十分であれば、小腸コレステロールトランスポーター阻害薬と呼ばれる、腸でのコレステロールの吸収を阻害する薬を用います。ゼチーアという名前で院内採用があります。
中性脂肪であれば、「フィブラート」と呼ばれる種類の、院内採用のあるものですとトライコア・パルモディアという薬を用います。胆石があると使えないので、予め腹部エコーで確認します。
内服後は、前回のブログで説明した通り、内服していてちょうどよい数値が得られているか、という点を血液検査で定期的に確認し、ちょうどよければそのまま、食事療法を並行して行うなどして内服治療以上の効果が出ていると判断された場合は薬を減らしたりと、きめ細やかに調節を行うようにしています。
まとめ
- *健診などで引っかかる脂質の項目は、LDLコレステロール、HDLコレステロール、中性脂肪、non-HDL コレステロールに大別される
*脂質異常症は動脈硬化、脂肪肝などの合併症につながり、動脈硬化のリスクに応じて治療目標値を定める
*食事療法、薬物療法で治療を行い、定期的な治療効果判定により方針を定めていく
- アーカイブ
- 2026年02月(1)
- 2025年09月(2)
- 2025年06月(1)
- 2025年05月(1)
- 2025年01月(1)
- 2024年12月(1)
- 2024年10月(1)
- 2024年09月(1)
- 2024年08月(1)
- 2024年06月(1)
- 2024年05月(1)
- 2024年04月(1)
- 2024年03月(1)
- 2024年02月(1)
- 2024年01月(1)
- 2023年12月(1)
- 2023年11月(1)
- 2023年10月(1)
- 2023年09月(1)
- 2023年08月(1)
- 2023年07月(1)
- 2023年06月(1)
- 2023年05月(1)
- 2023年04月(1)
- 2023年03月(1)
- 2023年02月(1)
- 2023年01月(1)
- 2022年12月(1)
- 2022年11月(1)
- 2022年10月(1)
- 2022年09月(1)
- 2022年08月(1)
- 2022年07月(2)
- 2022年06月(1)
- 2022年05月(1)
- 2022年04月(1)
- 2022年03月(1)
- 2022年02月(1)
- 2022年01月(1)
- 2021年12月(1)
- 2021年11月(1)
- 2021年10月(1)
- 2021年09月(1)
- 2021年08月(1)
- 2021年07月(1)
- 2021年06月(1)
- 2021年05月(1)
- 2021年04月(1)
- 2021年03月(1)
- 2021年02月(1)
- 2021年01月(1)
- 2020年12月(2)
- 2020年11月(2)
- 2020年10月(2)
- 2020年09月(1)
- 2020年08月(2)
- 2020年07月(1)
- 2020年06月(1)
- 2020年05月(2)
- 2020年04月(2)
- 2020年03月(2)
- 2020年02月(2)
- 2020年01月(2)
- 2019年12月(2)
- 2019年11月(1)
- 2019年10月(1)
- 2019年09月(1)
- 2019年08月(1)






